-
INTRODUCCIÓN AL SISTEMA INMUNE HUMANOIntroducción. Conceptos básicos10 Temas
-
Introducción Inmunología
-
Funciones sistema inmune y barreras de defensa
-
Inmunidad innata vs adaptativa
-
Respuesta humoral vs celular
-
Respuesta adaptativa primaria vs secundaria
-
Características de la respuesta inmunitaria adaptativa
-
Concepto de antígeno
-
La respuesta inmunitaria específica es clonal
-
Revisión de los componentes del sistema inmunitario
-
Patología general del sistema inmunitario
-
Introducción Inmunología
-
Células del sistema inmune y diferenciación celular6 Temas
-
Hematopoyesis
-
Las células sanguíneas (I): Granulocitos y Mastocitos
-
Las células sanguíneas (II): Plaquetas, Eritrocitos, Monocitos y Macrófagos
-
Las células sanguíneas (III): Linfocitos (T y B), Células plasmáticas y LGL (Linfocitos NK)
-
Las células sanguíneas (IV): Células dendríticas y proporciones relativas de los tipos celulares
-
Funciones y gestión de receptores para antígenos
-
Hematopoyesis
-
Tejidos del sistema inmune: órganos linfoides 1º y 2º3 Temas
-
Células y mecanismos de la inmunidad innata (I): macrófagos, receptores y mecanismos efectores5 Temas
-
Células y mecanismos de la inmunidad innata (II): linfocitos NK, receptores y mecanismos efectores4 Temas
-
MOLÉCULAS IMPLICADAS EN EL RECONOCIMIENTO DE ANTÍGENOEl receptor de antígeno del linfocito B6 Temas
-
Inmunoglobulinas (I): Formas en la naturaleza, estructura y dominio básico
-
Inmunoglobulinas (II): Clases, formas, variabilidad y tejidos
-
Inmunoglobulinas (III): Enlaces antígeno-anticuerpo y funciones
-
Inmunoglobulinas (IV): Receptores para inmunoglobulinas
-
Inmunoglobulinas (V): Procesamiento de RNA, receptor del linfocito B, complejo co-receptor y activación célula B
-
Inmunoglobulinas (VI): Desarrollo / Diferenciación células B
-
Inmunoglobulinas (I): Formas en la naturaleza, estructura y dominio básico
-
El receptor de antígeno del linfocito T4 Temas
-
Mecanismos de generación de la diversidad de linfocitos T y B9 Temas
-
Genes para las cadenas pesadas y ligeras: Diversidad potencial
-
Reordenamiento de los genes
-
Mecanismos de amplificación de la diversidad
-
Expresión de las inmunoglobulinas en el BCR
-
Maduración de los linfocitos B
-
La cooperación T-B
-
Anomalías/Problemas en el proceso (CLÍNICA)
-
Maduración de los linfocitos B
-
Variabilidad en el repertorio del TcR en linfocitos T
-
Genes para las cadenas pesadas y ligeras: Diversidad potencial
-
El complejo principal de histocompatibilidad (I): estructura proteica, genética y nomenclatura3 Temas
-
El complejo principal de histocompatibilidad (II): Procesamiento y presentación de antígeno, polimorfismo y aplicaciones clínicas5 Temas
-
MOLÉCULAS ACCESORIAS DE LA RESPUESTA INMUNEEl sistema del complemento y sus receptores (I): vía clásica y vía alternativa4 Temas
-
El sistema del complemento y sus receptores (II): vía de las lectinas, vía lítica y regulación3 Temas
-
Moléculas implicadas en la comunicación intercelular (I): citocinas y sus receptores5 Temas
-
Moléculas implicadas en la comunicación intercelular (II): moléculas de adhesión y sus ligandos3 Temas
-
EL SISTEMA INMUNE EN ACCIÓN BLOQUEGeneración de linfocitos T efectores4 Temas
-
Generación de linfocitos B efectores7 Temas
-
Sistema Inmune asociado a mucosas (MALT)9 Temas
-
Introducción MALT
-
Estructura del tejido linfoide asociado a la mucosa intestinal
-
Recirculación y migración selectiva de linfocitos al intestino
-
Barrera epitelial intestinal: Función Inmunológica
-
Receptores para el reconocimiento de patrones moleculares
-
Inmunoglobulinas Poliméricas: IgM + IgA
-
Vías de entrada del antígeno en el intestino
-
Diferenciación de los linfocitos T efectores MALT
-
Tolerancia Oral ante antígenos solubles
-
Introducción MALT
-
La respuesta inmune (I): inmunidad innata e inflamación aguda8 Temas
-
Barreras no específicas frente a infección por microorganismos patógenos
-
Principales leucocitos que paticipan en las inmunidad innata
-
La rección inflamatoria
-
Inflamación aguda
-
Sucesos del proceso inflamatorio
-
Citocinas producidas por macrófagos: efectos locales y sistémicos
-
Efectos de las citocinas en la inmunidad innata
-
Proteínas de fase aguda
-
Barreras no específicas frente a infección por microorganismos patógenos
-
La respuesta inmune (II): mecanismos de la inmunidad específica8 Temas
-
La respuesta inmune (III): respuesta frente a virus, bacterias y hongos, protozoos y helmintos9 Temas
-
Principales enfermedades infecciosas mortales
-
Patógenos infecciosos
-
Respuestas frente a bacterias extracelulares
-
Respuesta frente a bacterias intracelulares
-
Proceso de fagocitosis
-
Respuestas frente a protozoos y helmintos
-
Ciclo vital del plasmodium
-
Respuestas inmunitarias frente a virus
-
Mecanismos de evasión inmunitaria. Virales y bacterianos.
-
Principales enfermedades infecciosas mortales
-
REGULACIÓN e INTRODUCCIÓN A LA INMUNOPATOLOGÍARegulación de la respuesta inmune (I): regulación por moléculas8 Temas
-
Regulación de la respuesta inmune: Introducción
-
Regulación por moléculas: el complemento (I)
-
Proteínas reguladoras del complemento y proceso de regulación (II)
-
Proceso de regulación por complemento (III)
-
Regulación de los anticuerpos preformados
-
Regulación por anticuerpos: Redes idiotípicas
-
Regulación por moléculas de linfocitos T
-
Regulación a nivel bioquímico: ITAM frente a ITIM
-
Regulación de la respuesta inmune: Introducción
-
Regulación de la respuesta inmune (II): regulación por células y sistemas4 Temas
-
El sistema inmune a lo largo del ciclo vital: Inmunosenescencia6 Temas
-
Introducción a la inmunopatología13 Temas
-
Conceptos básicos
-
Inmunodeficiencias
-
Las Inmunodeficiencias (II): Déficits de Complemento
-
Las Inmunodeficiencias (III): Déficits de citocinas en receptores
-
Las Inmunodeficiencias (IV): Déficits de TLR's
-
Las Inmunodeficiencias (V): Déficits de función fagocitaria
-
Las Inmunodeficiencias (VI): Déficit de linfocitos B
-
Las Inmunodeficiencias (VII): Déficits de linfocitos T
-
Inmunodeficiencias primarias (IDP's): Clínica y Diagnóstico
-
Hipersensibilidades
-
Autoinmunidad
-
Trasplantes. Rechazo
-
Inmunidad frente a tumores
-
Conceptos básicos
-
Introducción a la Inmunoterapia8 Temas
-
Vacunas (I): Bases inmunológicas
-
Vacunas (II): Tipos de vacunas
-
Inmunoterapia frente a enfermedades autoinmunes
-
Anticuerpos monoclonales en la terapia del cáncer
-
Otras estrategias anti-tumorales
-
Tratamiento “clásico” de la patología alérgica
-
Inmunoterapia en el trasplante de órganos
-
Tratamiento de inmunodeficiencias primarias
-
Vacunas (I): Bases inmunológicas
Inmunidad frente a tumores
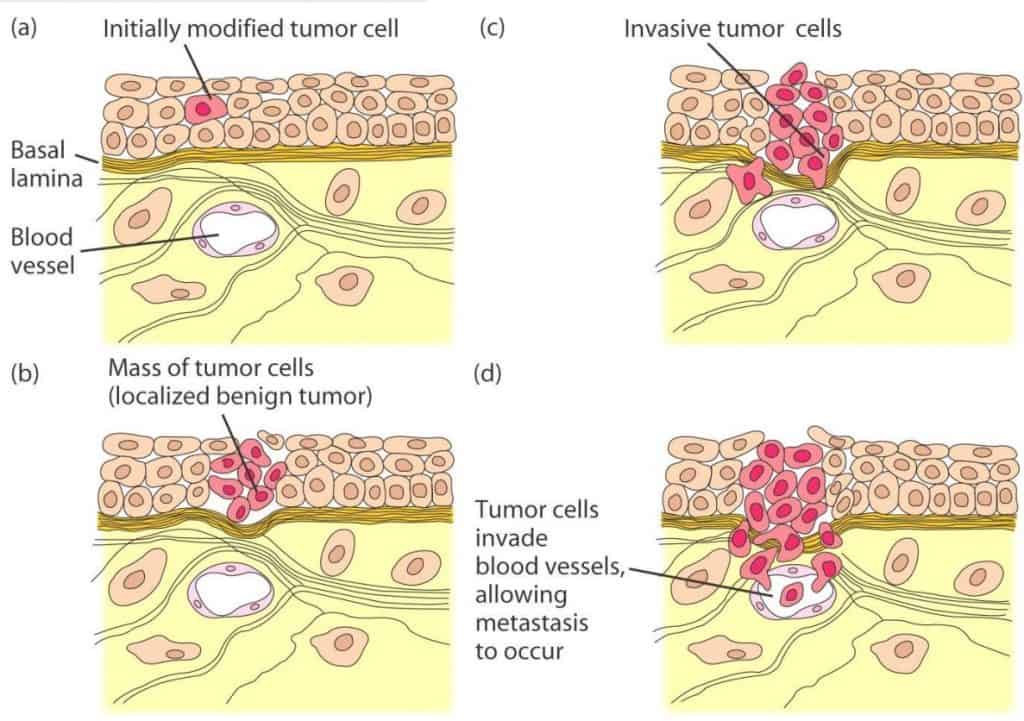
Se origina a partir de una célula sana que sufre cambios. Entonces puede ser detectada y destruida por el sistema inmunitario. Pero si se escapa de la vigilancia inmunitaria, la célula tumoral empieza a crecer y multiplicarse, generándose un tumor. Si las células no salen del tejido en el que se originó forman un tumor benigno, que está confinado en el tejido. Pero si consiguen traspasar las barrearas epiteliales y se infiltra en otros tejidos, se producen tumores invasivos. Si además las células alcanzan los vasos e invaden otros tejidos, se origina la metástasis.
Una célula epitelial se vuelve tumoral y prolifera. Si la línea celular llega a la lámina subepitelial ➡ Maligniza ➡ Vía sanguínea ➡ Metástasis.
Las herramientas inmunológicas frente a tumores son:
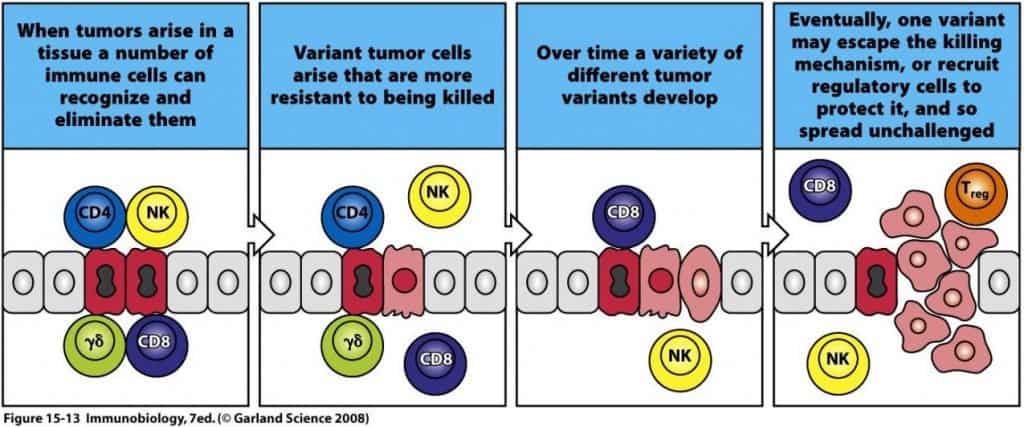
Cuando tienen lugar estas transformaciones de células sanas en células tumorales, en principio no pasa nada porque caen en las manos de los linfocitos CD8+ o de las células NK. Las células NK y linfocitos CD8+ deben actuar y actúan frente a las células tumorales, mediante una respuesta controlada por los linfocitos CD4+. Sin embargo, las células tumorales van cambiando y evolucionando y se saltan la vigilancia inmunológica ya que tienen mecanismos para pasar desapercibidas.
En algunos casos pueden atraer a linfocitos T reguladores, que se disponen alrededor de las células tumorales e inhiben la respuesta inmunitaria mediante la secreción de citocinas inhibidoras del sistema inmune. Impiden así la acción de los linfocitos T CD8+ y las células NK, asegurándose el crecimiento.
Mecanismos de evasión inmune
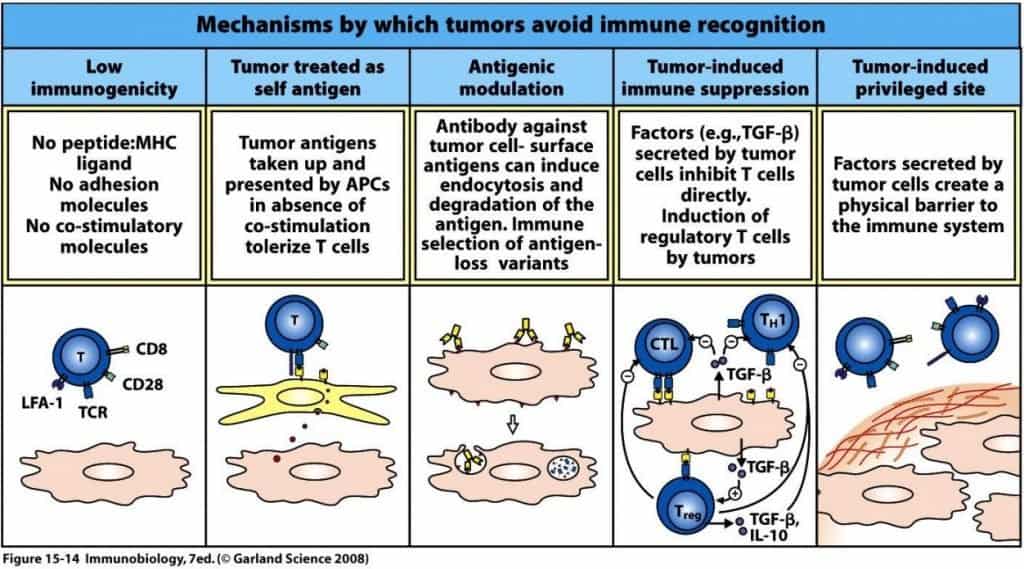
Algunos tumores sintetizan proteínas de barrera que envuelven al tumor, lo aíslan y lo convierten en un tejido inmunoprivilegiado. Otros secretan de proteínas inhibidoras de las células NK y linfocitos Tc.
En otros casos, la célula endocita los anticuerpos. Y en otros, la célula endocita los antígenos HLA, por lo que no puede ser identificada por linfocitos Tc.
- No expresan HLA en superficie ni moléculas coestimuladoras, como CD80/86.
- Modulación antigénica, a las células no las gusta que las toquen, y si llega el anticuerpo tumoral, lo fagocita.
- En vez de estimular CD o NK, estimulan a las células Tregs, que liberan IL-10 y TGFβ, que inhiben la respuesta infamatoria.
- Construcción de una barrera para evitar la vigilancia inmunológica.
Antígenos Tumorales
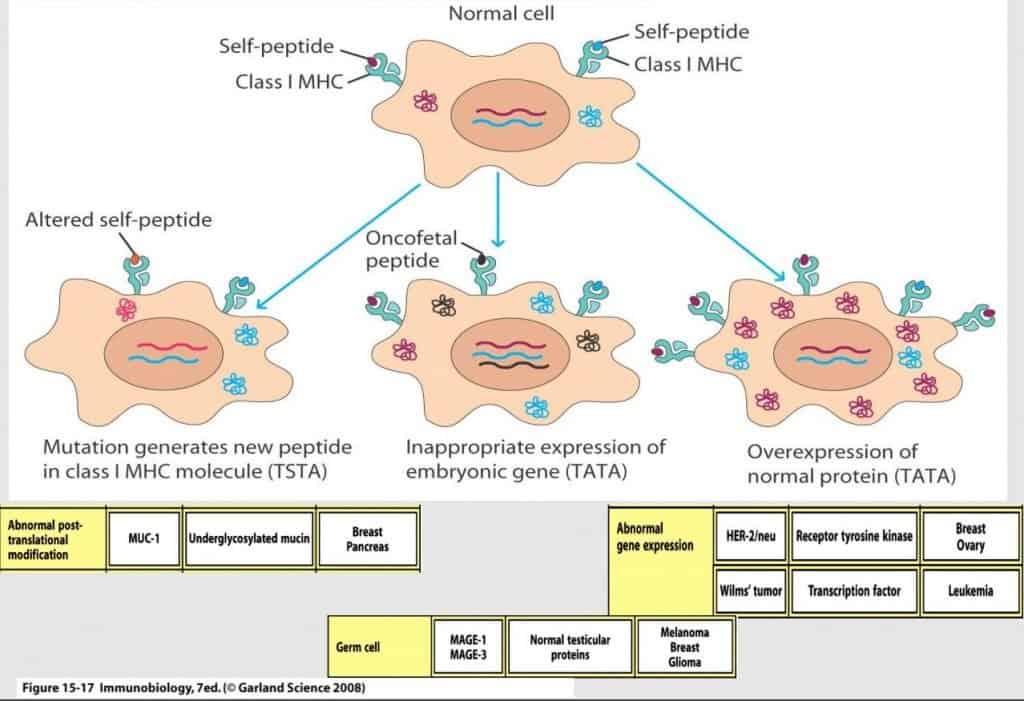
¿Qué pasa para que una célula sana se transforme en unan célula tumoral?
- Proteínas alteradas propias: una proteína propia altera su patrón de glucosilación. No cambia su secuencia, no hay mutaciones, sino que cambian los glúcidos externos (aparecen hipo o hiperglicosiladas). Por ejemplo, ocurre en mucinas (MUC-1) en algunos casos de cáncer de mama.
- Proteínas inapropiadas: consiste que proteínas embrionarias que se dejan de expresar en la vida adulta vuelven a expresarse. Son los antígenos oncofetales. (Cáncer de mama y melanoma)
- Proteínas que se expresan fuera de su tejido o fuera de su tiempo.
- Proteínas normales sobreexpresadas: en el cáncer de mama, el receptor de Her-2 se expresa de forma incontrolada. Este tipo de cáncer de mama es el menos peligroso porque es tiene un tratamiento inmunitario muy bueno.
- Traslocación cromosómica, por ejemplo el cromosoma philadelphia, que ocasiona leucemias.

Responses